●はじめに●
介護保険制度は平成12年4月に開始された。法律の附則により、施行後5年を目途として制度全般の見直しが行われ、平成17年に改正法案が国会に提出される運びとなっている。制度見直しのために、厚生労働省、社会保障審議会・介護保険部会が、平成15年5月から検討作業を開始した。なお、この作業に先立ち、厚生労働省老健局長の私的研究会として、平成15年7月から「高齢者リハビリテーション研究会」が開催され、平成16年1月29日に「高齢者リハビリテーションのあるべき方向」として研究成果がまとめられている(掲載ホームページ http://www.mhlw.go.jp/shingi/2004/02/s0223-8h.html)。この研究会には、日本リハビリテーション医学会からも委員が参加し、当医学会を代表して意見を述べている。
日本リハビリテーション医学会は、新たに「介護保険検討委員会」を発足させた。この委員会の役割は、介護保険制度改訂について検討し、その動向などを会員に報告することである。4月から8月まで、5回の検討会議が開催され、その結果は、本医学会ホームページおよびリハニュースに逐次報告されてきた。
平成16年7月30日、厚生労働省「介護保険部会」は全16回におよぶ検討作業を終え、「介護保険制度見直しに関する意見」をとりまとめた(掲載ホームページ http://www.mhlw.go.jp/shingi/2004/07/s0730-5.html)。 これを機会に、介護保険制度改訂の動向などについてまとめたので、報告することとした。
●介護保険部会における制度見直しの動向●
1. 実績の評価と将来の予測
介護保険制度について、今回は制度施行後最初の改訂である。この制度においては、保険事務が電子化されていて、全国の状況を逐次統計的に評価することが可能である。今回の改訂にあたっても、これらの統計的数字が改訂の根拠として示されている。実績として、3年間余りで在宅サービス利用者は200万人以上へと倍増し、現在も1カ月平均3万人増のペースで利用者の拡大が続いていることが注目されている。利用者の拡大に伴い、国民の制度に対する認知度も高まっている。すなわち、介護保険制度は、高齢者の生活を支える基盤になりつつある。
しかし、制度の施行によって明らかとなった課題がいくつか指摘されている。
たとえば制度施行後、要支援や要介護1といった軽度者が倍増している。軽度者に対するサービスの内容は、「家事代行」型の訪問介護による生活援助、通所介護、福祉用具貸与等が多くなっている。こういったサービスによって、要介護度の維持や改善が期待されたが、実態としては、軽度者の改善率は低く、予防効果を示していなかった。
一方、将来を展望すると、我が国は2015年に戦後のベビーブーム世代が高齢期を迎え、さらに2025年には高齢化がピークを迎える。このことから、制度を持続させるための方策を考えることが重要と認識された。
将来を展望したとき、財政的な問題が深刻であるが、それ以外に、たとえば痴呆高齢者の増加がある。現在でも要介護認定者の2人に1人は、痴呆の影響が見られ、その数は約150万人にのぼっている。こうした痴呆性高齢者は、2015年には約250万人にまで増加することが予測されている。その中で、現在約70万人とされている重度の痴呆性高齢者は、2倍近くの約140万人にまで増加することが見込まれている。
また、高齢化の進展状況を介護保険制度の視点から考えると、75歳以上の後期高齢者の増加が注目される。なぜならば、要介護高齢者全体の8割が後期高齢者であり、要介護者割合(要介護認定者数/高齢者数)も前期高齢者が4%であるのに対して、後期高齢者は26%にのぼるからである。
以上のような実績と展望に基づいて介護保険部会は前述の「見直しについての意見」をまとめている。改訂案の骨子は表に示したが、内容の詳細については上記厚生労働省のホームページを参照していただきたい。以下には、日本リハビリテーション医学会に関連が深いと考えられる給付のあり方の中から、いくつかの方向性を紹介する。
| 表 制度見直しの骨子 | ||
| I. | 給付のあり方 | |
| ○ | 基本的な考え方 サービスモデルの変化 等 |
|
| ○ | 給付の重点化・効率化 軽度者への予防給付、在宅サービスの充実・強化、施設入所・ケアの見直し、医療との連携 等 |
|
| ○ | 新たなサービス体系の確立 痴呆ケアの確立、生活圏域単位のサービス基盤整備、多様な「住まい方」の確保 等 |
|
| ○ | サービスの質の確保・向上 ケアマネジメントの見直し、サービス評価、権利擁護、人材育成 等 |
|
| ○ | 公正・効率的な要介護認定 認定調査、申請代行、認定審査会 等 |
|
| II. | 負担のあり方 | |
| ○ | 将来を見通した負担水準 負担の水準、保険料、財政調整 等 |
|
| ○ | 利用者負担の不均衡是正 在宅と施設のバランス 等 |
|
| III. | 制度運営のあり方 | |
| ○ | 地域に根ざした制度運営 事業者指定・指導監督、保険者機能の強化、事業計画 等 |
|
2. サービスモデルの変化
これから10年間に予想される我が国の変化は、介護保険制度に基本的な変革を求めるものである。制度の基本となるサービスモデルについても、以下のような転換が、環境変化への対応能力を高めることになると期待されている。3. 総合的介護予防システムの確立
軽度者が急速に増加し、なおかつ従来の軽度者に対するサービスが障害の重度化を予防できなかった反省から、「総合的な介護予防システム」の確立を目指すことが提案されている。これは要介護状態になる前の段階から、統一的な体系の下で、効果的な介護予防サービスを提供する体制の提案である。予防重視を考えるときに、前述の「高齢者リハビリテーション研究会」がまとめた報告書から、要介護高齢者を以下の3つの状態像に整理する考え方が採用されている。
これまで我が国で主要な対象となってきたのは「脳卒中モデル」であるが、今後は「廃用症候群モデル」の重要性が高まるものと考えられている。原因疾患は筋骨格系の疾患をはじめとした慢性疾患が多く、下肢機能の低下や栄養状態の悪化による生活機能の低下、環境変化をきっかけとした閉じこもりや初期の痴呆・うつなど、様々である。「廃用症候群モデル」に対する介護予防・リハビリテーションについては、以下が求められている。
一方、現行制度で提供されているサービスは、市町村事業として実施されている「老人保健事業」や「介護予防・地域支え合い事業」、介護保険制度における「予防給付」や「介護給付」の一部、医療保険制度におけるリハビリテーションの一部など様々なものがある。これらは、
新しく提案される「総合的な介護予防システム」は、以下の3点が骨子となる。従来の介護保険制度などとの比較を図1に示した。
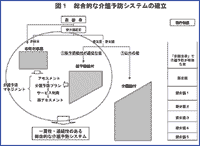
ドイツの介護保険制度では、介護給付の利用者は給付を受ける前に適切なリハビリテーションを受ける「リハビリテーション前置」が義務づけられている。介護予防システムは、『予防重視型システム』への構造的な転換を意図したものである。
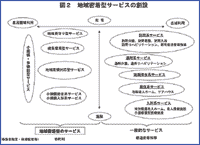
4. 地域密着型サービスの創設
紙面の都合で、今回の改訂で新しいサービスとして提案されている地域密着型サービスについては、図2の概念図のみ示しておく。これは痴呆老人や独居老人に対応するために、大規模の施設ではなく、居住地域毎に小規模のサービスを創設することを提案するものである。●介護保険検討委員会の活動●
今回の改訂作業の基盤となった「高齢者リハビリテーション研究会」では、高齢者介護におけるリハビリテーションの重要性が強調されている。病院を中心に行う「医療リハビリテーション」に対し、介護保険制度および地域を基盤として、高齢者の生活再構築を支援するのは「地域リハビリテーション」である。医療リハビリテーションにおいては、急性期・亜急性期に、十分な数の専門職が、集中的に、統制された機能訓練を行うことが必要である。このようなリハビリテーション前置が確実に行われることを前提に、地域リハビリテーションにおいても、利用者の生活再構築を目的とした支援には、専門家のチームが適時・適正なサービスを集中的に提供して、生活に関わるさまざまな側面の問題解決を図ることが必要である。
リハビリテーションは、目標と期間を限定したプロセスである。したがって地域リハビリテーションが目指す支援は、生活介護と区別されなければならない。同じ理由によって、漫然と続ける機能維持訓練はリハビリテーションと考えるべきではない。
地域において、集中的な統制された専門職のチームによるリハビリテーションを提供するためには、リハビリテーション医が地域リハビリテーションに現在以上に関わることが求められる。リハビリテーション医が地域で活動しやすくなる行政上の工夫も必要と思われる。
こういった視点が、介護保険改訂に確実に活かされるように、国会での審議が始まる前に、日本リハビリテーション医学会として、今度の改訂についての意見書提出を検討している。
(リハニュース23号:2004年10月15日)